• di ANDREA CORMANO
Fibromialgia: identificare gli squilibri e le alterazioni per curarla
Medicina Integrata
Definizione
La Fibromialgia, detta anche Sindrome Fibromialgica, è una malattia reumatologica, multisistemica e multifattoriale, classificata con codice ICD10 M.79.7 e include termini simili come: fibromiosite, fibrosite e miofibrosite. Il termine fibromialgia è composta da “fibro”, che si riferisce ai tessuti fibrosi in particolare ai tendini e legamenti, da “mio” che si riferisce ai muscoli e, infine, da “algos” che significa dolore. Quindi la parola fibromialgia significa dolore che interessa i muscoli, i tendini ed i legamenti. È considerata una delle principali cause di assenza dal lavoro e di disabilità con oneri socio-economici di gran lunga superiori a quelli che dovrebbero essere sostenuti per curarla (1, 2).
Quadro Clinico e Sintomatologico
La sindrome fibromialgica è una patologia che colpisce prevalentemente l’apparato muscolo-scheletrico ed è caratterizzata da dolore cronico che coinvolge in modo diffuso e ad intensità variabile più muscoli, con associata sensazione di tensione e rigidità, parestesie e sensazione di bruciore. Si associano sintomi come l’astenia, l’affaticamento e la stanchezza cronica tipici della Sindrome da Fatica Cronica, disturbi del ciclo sonno-veglia, disturbi del tono dell’umore con ansia generalizzata e depressione, sindrome del colon irritabile, disturbi di memoria a breve termine, disturbi di concentrazione e cefalea. Per valutare l’evoluzione del quadro clinico e sintomatologico è stato introdotto un questionario "Fibromyalgia Impact Questionnaire" (FIQ) che negli anni è stato rivisto e aggiornato (FIQR).
Epidemiologia
I dati epidemiologici indicano che la fibromialgia ha una incidenza del 2-3% nella popolazione europea fino a circa 8% nella popolazione mondiale, con rapporti donne/uomini anche di 7:1. La prevalenza in Italia è stimata intorno al 2%.
Esami di laboratorio
Secondo il PDTA redatto dal comitato scientifico dell’European Network of Fibromyalgia Associations (ENFA) si prescrivono indagini di:
- I livello come emocromo con formula, PCR, VES, elettroforesi delle proteine, transaminasi, CPK, TSH, FT3 e FT4, vitamina D, elettroliti, ferro, creatinina;
- II livello come ANA, ENA, fattore reumatoide, Anti CCP, anti DNA nativo, elettromiografia e nei casi necessari anche una RM.
Oltre alle indagini di I e II livello, in base alla mia esperienza clinica, è utile ai fini diagnostici, il dosaggio degli anticorpi virali soprattutto gli herpes virus come CMV, EBV, HSV1-2, la sottopopolazione linfocitaria e gli esami parassitologici.
Eziopatogenesi
Ancora non è stata identificata la causa della patologia, intanto sono oggetto di studio diverse ipotesi eziologiche. La risonanza magnetica spettroscopica encefalica evidenzia disfunzioni nella zona dell’ippocampo con bassa concentrazione di N-acetil aspartato a dimostrazione che nei pazienti con Fibromialgia, rispetto al gruppo di controllo, vi è un disturbo metabolico neurologico o assonale.
Altri studi hanno evidenziato l'alterazione di diversi neurotrasmettitori, in particolare della serotonina e noradrenalina, e una riduzione della dopamina, la quale risulta essere responsabile del dolore. Risultano, inoltre, aumentati i livelli di glutammato e ridotti quelli del GABA.
Pazienti con fibromialgia presentano anche una alterazione del microbiota intestinale, tale da far sospettare anche una possibile eziologia di origine gastroenterica.
È stata ipotizzata anche una possibile infiammazione neurogenica che sta alla base della genesi e nella neuromodulazione del dolore tramite una "attivazione gliale" sostenuta da citochine pro-infiammatorie (IL1 Beta, IL6-8-18, TNF), chemochine e oppioidi che attivano a loro volta i recettori toll like 4 (TLR-4). Neutralizzando il TNF alfa si agisce di conseguenza sull'inibizione del dolore.
Criteri Diagnostici
Nel 1990 l’American College of Rheumatology (ACR) studiando 558 pazienti divisi in un gruppo di controllo e un gruppo di pazienti con Fibromialgia, identifica dei criteri diagnostici basati prevalentemente sulla presenza di un dolore cronico in almeno 11 dei 18 tender points, ossia zone corporee specifiche, dolorabili in seguito alla digitopressione moderata, dislocate:
- 4 nella regione del collo anteriore;
- 4 dietro le spalle tra zona dorsale e cervicale;
- 2 nell’intersezione suboccipitale del trapezio;
- 2 nella piega dei gomiti;
- 2 altezza ginocchio;
- 2 nella zona lombo-sacrale;
- 2 nella regione retrotrocanterica.
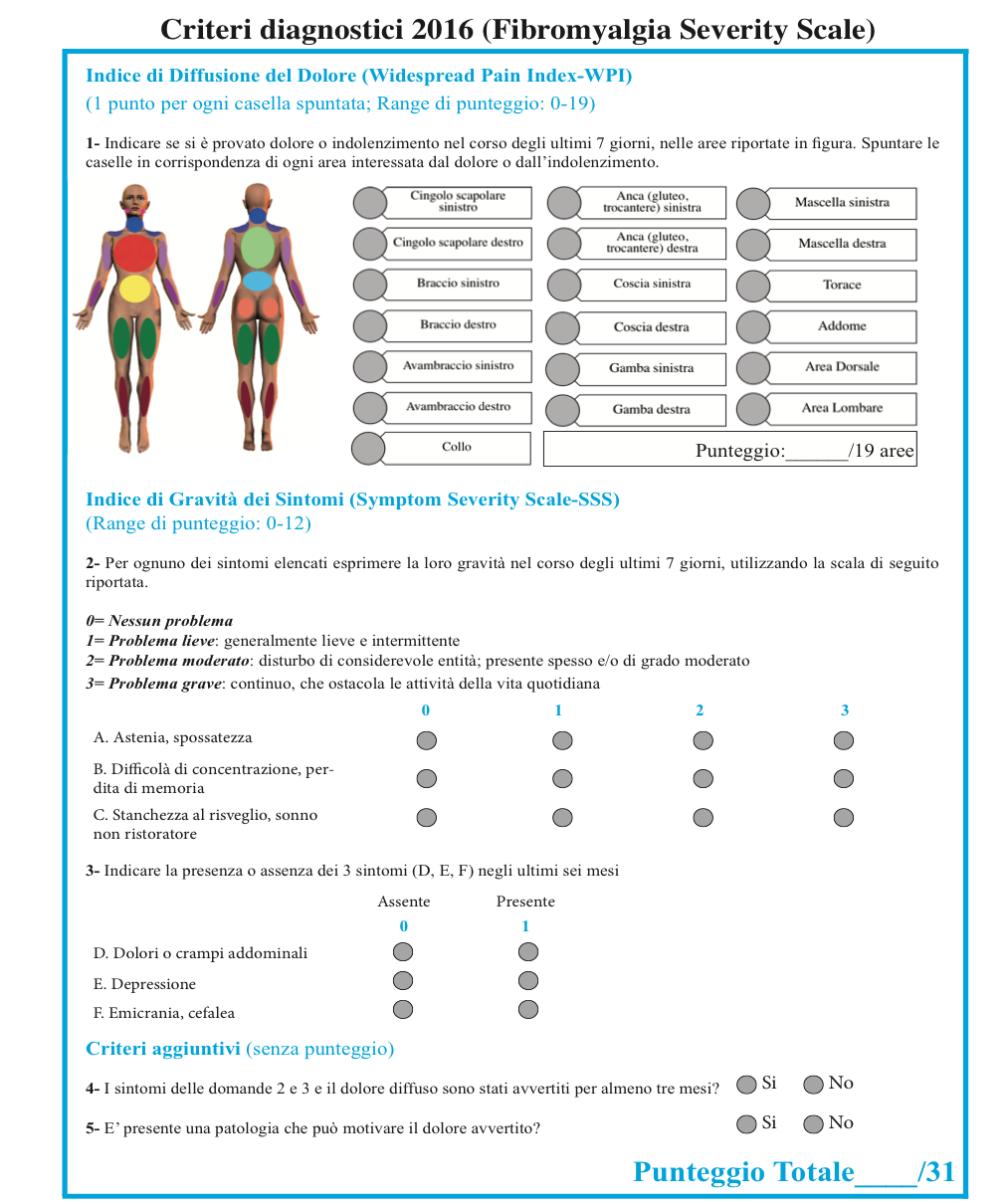
Nel 2010-11 e successivamente nel 2016 l’ACR, con una revisione dei criteri diagnostici, è stata abbandonata la valutazione dei tender points e sono stati introdotti nuovi criteri diagnostici:
- Presenza di dolore generalizzato in almeno 4 delle 5 regioni corporee;
- Presenza di sintomi da almeno 3 mesi;
- Presenza di possibile comorbilità con altre malattie;
- Indice del dolore diffuso alla scala WPI > 7 e punteggio della scala di gravità dei sintomi (SSS) > 5 oppure WPI tra 4-6 e SSS > 9.
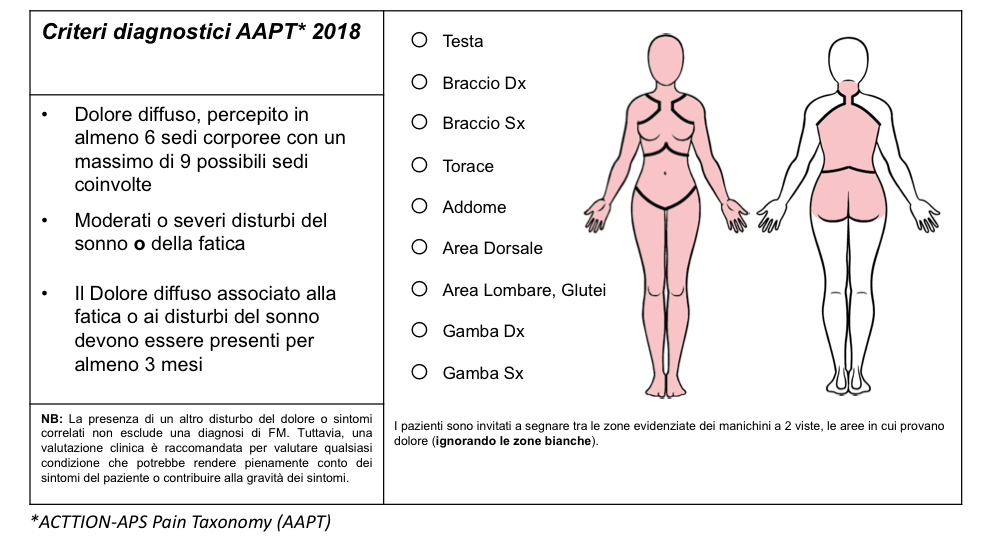
Nel 2018 sono stati pubblicati i nuovi criteri diagnostici ACTTION-APS con l'introduzione dei core diagnostic criteria: dolore generalizzato, stanchezza e disturbi del sonno. In base a questi nuovi criteri, in presenza di dolore persistente da oltre 3 mesi, associato a rigidità muscolare ed altri sintomi che soddisfano i criteri diagnostici della fibromialgia pur contender point inferiori a 11, si consiglia di iniziare le terapie per la Fibromialgia.
La diagnosi è clinica perché ancora non è stato identificato un biomarcatore diagnostico.
Terapie integrate
Il trattamento, che deve essere integrato, è mirato a ridurre al minimo il dolore, a migliorare la qualità del sonno, a modulare e regolare i disturbi dell’umore e a migliorare le condizioni di astenia e affaticamento cronico. È, quindi, indispensabile un approccio multidisciplinare che, secondo le ultime raccomandazioni dell’European League Against Rheumatism (EULAR), consiste in trattamenti farmacologici e non come agopuntura, chiropratica, supplemento di integratori, fitoterapici.
I trattamenti sopratutto non farmacologici, per esperienza professionale, sono indispensabili per una completa guarigione della patologia e un miglioramento anche del 100% del quadro clinico e sintomatologico nella quasi totalità dei pazienti. Ovviamente, tali risultati dipendono anche dalla cronicità della patologia, dagli anni trascorsi e, in ultimo, dalla capacità del paziente nel rispondere alle terapie sopratutto non farmacologiche.
